El consumo de estos fármacos ha aumentado un 79% en siete años. El Gobierno y
las comunidades autónomas crean un grupo de trabajo para evaluar su prescripción.
Oriol Güell
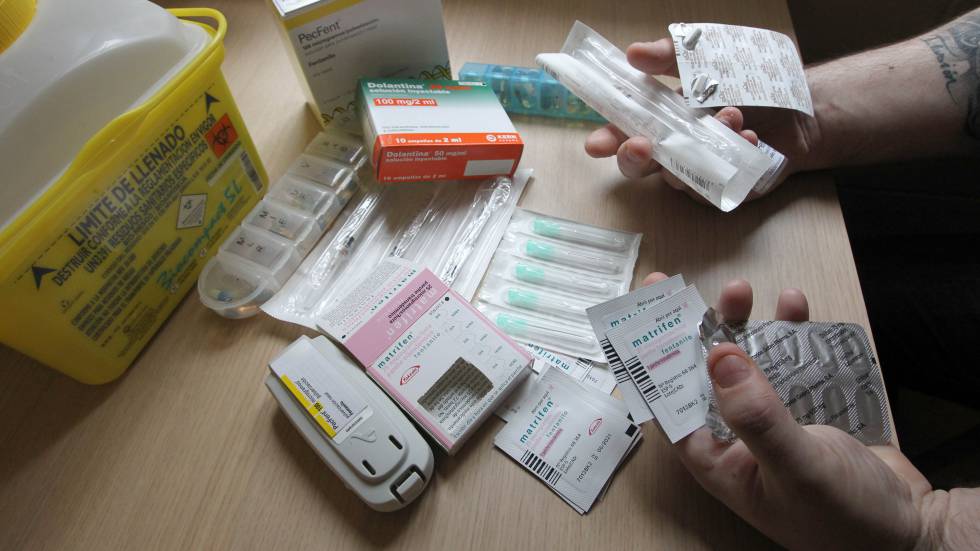
La prescripción indebida y el abuso del fentanilo de liberación rápida, el opioide más potente, han puesto en alerta a las administraciones españolas.
El Ministerio de Sanidad y las comunidades han decidido crear un grupo de trabajo “para evaluar y mejorar la utilización de los opiáceos, especialmente las presentaciones con más riesgo de causar dependencia y adicción”, han confirmado a EL PAÍS participantes en el último Consejo Interterritorial, donde se adoptó la decisión.
La puesta en marcha de este equipo de control coincide con la publicación de los datos de consumo de opiáceos, que ha crecido en España un 79% entre 2010 y 2017, según la Agencia Española del Medicamento (Aemps).
“Si crece es porque se trata más y mejor el dolor.
No hay que estigmatizar a una familia de fármacos muy útiles y que mejoran de forma importante la calidad de vida de los pacientes”, afirma María Ángeles Canos, jefa de la Unidad del Dolor del Hospital La Fe, de Valencia.
Pero sí se han detectado casos puntuales de prescripciones inadecuadas que han llevado a las Administraciones a actuar. Fundamentalmente, los relacionados con el fentanilo de liberación rápida —con inhaladores o en presentaciones que se diluyen en la boca—, que ocupa la cúspide de estos fármacos.
Es el más potente —hasta 100 veces más que la morfina— y actúa de forma casi instantánea.
Pero su riesgo adictivo —entre otros efectos indeseados— es muy alto, por lo que “su indicación es muy precisa: pacientes oncológicos con dolor irruptivo”, afirma Antonio Alcántara, secretario del grupo de Dolor de la Sociedad Española de Médicos de Atención Primaria (Semergen).
El dolor irruptivo es una exacerbación súbita y transitoria de gran intensidad del dolor.
“Esto excluye a los pacientes no oncológicos, con mayor esperanza de vida y el tratamiento del dolor crónico de base, que debe hacerse con parches de liberación lenta.
El uso del fentanilo de liberación rápida debe limitarse al tratamiento de rescate frente al dolor irruptivo”, añade.
Especialistas y Administraciones, sin embargo, admiten que la prescripción fuera de indicación existe.
La Generalitat Valenciana lo detectó en 2016. “Vimos un aumento del consumo que no se adecuaba a los diagnósticos y que excedía las dosis o el tiempo de tratamiento recomendados”, explica Raquel Tena, subdirectora general de Farmacia.
La Generalitat revisó 1.518 tratamientos.
C.R.B. tiene 43 años y admite ser un “adicto al PecFent”, una de las presentaciones comerciales.
“Cada día maldigo el día que lo probé”, añade. Sus problemas de espalda empezaron con una hernia discal de la que fue operado en 2000.
Un accidente de tráfico desvió uno año más tarde uno de los tornillos que le habían implantado.
“Ya ves que estaba acostumbrado a vivir con dolor, pero todo se exacerbó en 2015: los ataques eran cada vez más frecuentes, intensos y no solo en la zona lumbar, sino también en la cervical”.
Para C.R.B. —pide preservar su identidad ya que ha iniciado el proceso para superar su adicción y desea volver a trabajar— empezó entonces un “peregrinar de médico en médico, de la pública a la privada, sin encontrar una solución”.
“ Al final entras en lo que los enfermos como yo llamamos la búsqueda de El Dorado, la vía para lograr que te prescriban lo que te aliviará el dolor”, relata.
El primer contacto con los opiáceos lo tuvo con el tramadol.
Luego llegaron las inyecciones subcutáneas de morfina. Más tarde, los parches de liberación lenta de fentanilo.
“Hasta que llegas a los inhaladores. Toqué fondo hace cuatro meses. Mi entorno y el médico que me los precribía me dijeron que hasta aquí había llegado”.
Los expertos consultados cifran entre el 1% y el 5% el porcentaje de pacientes que desarrollan conductas de riesgo.
“Aunque no todos llegan ni de lejos a la adicción o dependencia”, afirma María Ángeles Canos, jefa de la Unidad del Dolor del Hospital La Fe, de Valencia.
“Es importante conocer bien al paciente y saber si tiene antecedentes de dependencias.
El seguimiento ha de ser exhaustivo y ganarte su complicidad para identificar y afrontar conductas de riesgo”, añade. Canos y Alcántara coinciden en que es necesario “establecer guías de manejo de opiáceos que sean conocidas y seguidas por todos los profesionales”.
Todas las fuentes consultadas afirman, aunque existan casos de abuso, “en España son puntuales”.
“En ningún caso puede ocurrir aquí lo que ha pasado en Estados Unidos”.
Los datos de la Aemps muestran, además, que la mayor parte del consumo —el 75%— y del incremento registrados son aquellas presentaciones “con menor carga opioide y menor riesgo”, destaca Canos.
Alcántara opina que “en los últimos años hemos pasado de la opiofobia a la opiofilia y probablemente lo mejor esté en un punto intermedio”.
Este facultativo ve como “positivo” el paso dado por Sanidad y las comunidades.
“Servirá para desarrollar y extender el uso de guías que eviten riesgos innecesarios”.
El Ministerio de Sanidad y las comunidades han decidido crear un grupo de trabajo “para evaluar y mejorar la utilización de los opiáceos, especialmente las presentaciones con más riesgo de causar dependencia y adicción”, han confirmado a EL PAÍS participantes en el último Consejo Interterritorial, donde se adoptó la decisión.
La puesta en marcha de este equipo de control coincide con la publicación de los datos de consumo de opiáceos, que ha crecido en España un 79% entre 2010 y 2017, según la Agencia Española del Medicamento (Aemps).
“Si crece es porque se trata más y mejor el dolor.
No hay que estigmatizar a una familia de fármacos muy útiles y que mejoran de forma importante la calidad de vida de los pacientes”, afirma María Ángeles Canos, jefa de la Unidad del Dolor del Hospital La Fe, de Valencia.
Pero sí se han detectado casos puntuales de prescripciones inadecuadas que han llevado a las Administraciones a actuar. Fundamentalmente, los relacionados con el fentanilo de liberación rápida —con inhaladores o en presentaciones que se diluyen en la boca—, que ocupa la cúspide de estos fármacos.
Es el más potente —hasta 100 veces más que la morfina— y actúa de forma casi instantánea.
Pero su riesgo adictivo —entre otros efectos indeseados— es muy alto, por lo que “su indicación es muy precisa: pacientes oncológicos con dolor irruptivo”, afirma Antonio Alcántara, secretario del grupo de Dolor de la Sociedad Española de Médicos de Atención Primaria (Semergen).
El dolor irruptivo es una exacerbación súbita y transitoria de gran intensidad del dolor.
“Esto excluye a los pacientes no oncológicos, con mayor esperanza de vida y el tratamiento del dolor crónico de base, que debe hacerse con parches de liberación lenta.
El uso del fentanilo de liberación rápida debe limitarse al tratamiento de rescate frente al dolor irruptivo”, añade.
Especialistas y Administraciones, sin embargo, admiten que la prescripción fuera de indicación existe.
La Generalitat Valenciana lo detectó en 2016. “Vimos un aumento del consumo que no se adecuaba a los diagnósticos y que excedía las dosis o el tiempo de tratamiento recomendados”, explica Raquel Tena, subdirectora general de Farmacia.
La Generalitat revisó 1.518 tratamientos.
C.R.B. tiene 43 años y admite ser un “adicto al PecFent”, una de las presentaciones comerciales.
“Cada día maldigo el día que lo probé”, añade. Sus problemas de espalda empezaron con una hernia discal de la que fue operado en 2000.
Un accidente de tráfico desvió uno año más tarde uno de los tornillos que le habían implantado.
“Ya ves que estaba acostumbrado a vivir con dolor, pero todo se exacerbó en 2015: los ataques eran cada vez más frecuentes, intensos y no solo en la zona lumbar, sino también en la cervical”.
Para C.R.B. —pide preservar su identidad ya que ha iniciado el proceso para superar su adicción y desea volver a trabajar— empezó entonces un “peregrinar de médico en médico, de la pública a la privada, sin encontrar una solución”.
“ Al final entras en lo que los enfermos como yo llamamos la búsqueda de El Dorado, la vía para lograr que te prescriban lo que te aliviará el dolor”, relata.
El primer contacto con los opiáceos lo tuvo con el tramadol.
Luego llegaron las inyecciones subcutáneas de morfina. Más tarde, los parches de liberación lenta de fentanilo.
“Hasta que llegas a los inhaladores. Toqué fondo hace cuatro meses. Mi entorno y el médico que me los precribía me dijeron que hasta aquí había llegado”.
Los expertos consultados cifran entre el 1% y el 5% el porcentaje de pacientes que desarrollan conductas de riesgo.
“Aunque no todos llegan ni de lejos a la adicción o dependencia”, afirma María Ángeles Canos, jefa de la Unidad del Dolor del Hospital La Fe, de Valencia.
“Es importante conocer bien al paciente y saber si tiene antecedentes de dependencias.
El seguimiento ha de ser exhaustivo y ganarte su complicidad para identificar y afrontar conductas de riesgo”, añade. Canos y Alcántara coinciden en que es necesario “establecer guías de manejo de opiáceos que sean conocidas y seguidas por todos los profesionales”.
Todas las fuentes consultadas afirman, aunque existan casos de abuso, “en España son puntuales”.
“En ningún caso puede ocurrir aquí lo que ha pasado en Estados Unidos”.
Los datos de la Aemps muestran, además, que la mayor parte del consumo —el 75%— y del incremento registrados son aquellas presentaciones “con menor carga opioide y menor riesgo”, destaca Canos.
Alcántara opina que “en los últimos años hemos pasado de la opiofobia a la opiofilia y probablemente lo mejor esté en un punto intermedio”.
Este facultativo ve como “positivo” el paso dado por Sanidad y las comunidades.
“Servirá para desarrollar y extender el uso de guías que eviten riesgos innecesarios”.


No hay comentarios:
Publicar un comentario